ד"ר תהילה קייסמן-אלבז - נוירוכירורגית אונקולוגית
גידולי מוח (סרטן מוח) - סקירה כללית
מטרת מאמר זה הינה לתת סקירה כללית על נושא גידולי המוח (סרטן מוח) על מנת לבסס ידע על מושגים בסיסיים, להציג עובדות שחשוב להכיר ולסקור בקצרה גם את ההיבטים הקליניים. גידולי מוח הינו נושא מורכב המקיף את כל תחומי הרפואה, מתחומי המדע הבסיסי והביולוגיה של הסרטן ועד לתחומי הטיפול הקליניים. הידע ושיטות הטיפול בנושא זה מתפתחים ומתקדמים באופן רציף ומאפשרים מתן טיפולים טובים יותר ותקווה למטופלים עם גידולים אלו, אשר לעיתים קרובות הינם בעלי פרוגנוזה לא טובה. דרך סקירה זו ניתן יהיה לקבל הערכה על המורכבות והגיוון של עולם גידולי המוח ולאפשר למי שמתעניין להמשיך ולהעמיק בתחומים שונים בהתאם לרמת העניין והצורך.
מה זה גידול מוחי?
"גידול" (tumor), כשמו כן הוא, הינו תהליך גדילה חריג ולא נורמלי של תאי גוף. גידול מוחי ראשוני הוא גידול שמקורו בתאי המוח. בדרך כלל מקובל להתייחס לגידולים אלו במובן רחב יותר כגידולים של מערכת העצבים המרכזית הכוללת את המוח וחוט השדרה (Central Nervous System – CNS), אולם גידולי המוח מהווים כ-85-90% מגידולי מערכת העצבים המרכזית ועל כן נתייחס לכך כ"גידול מוח".
גידול מוח עשוי להיות שפיר או ממאיר. גידולי מוח ממאירים מהווים כ-30-40% מסך כל גידולי המוח הראשוניים. גידול ממאיר הינו לרוב אגרסיבי ומסוכן יותר אך גם גידול שפיר עלול להוות פוטנציאל לסיכון למרות שאינו פולש לרקמה שמסביבו כמו גידול ממאיר.
התפתחות גידול במוח איננה שונה באופן עקרוני מהתפתחות גידול באיברים אחרים בגוף וניתן להבינה במסגרת המקובלת של סימני ההיכר של הסרטן (Hallmarks of Cancer). תאי הגידול מקבלים סיגנלים קבועים הדוחפים אותם להשתכפל, הם עוקפים מנגנונים מרסנים של הגוף שמטרתם לשמור על חלוקת תאים נורמלית, הם מתחמקים ממנגנונים תאיים מתוכנתים מראש שמטרתם להרוג תאים פגומים (apoptosis) והם פולשים לרקמות שמסביב ועשויים להתפשט לאזורים נוספים.
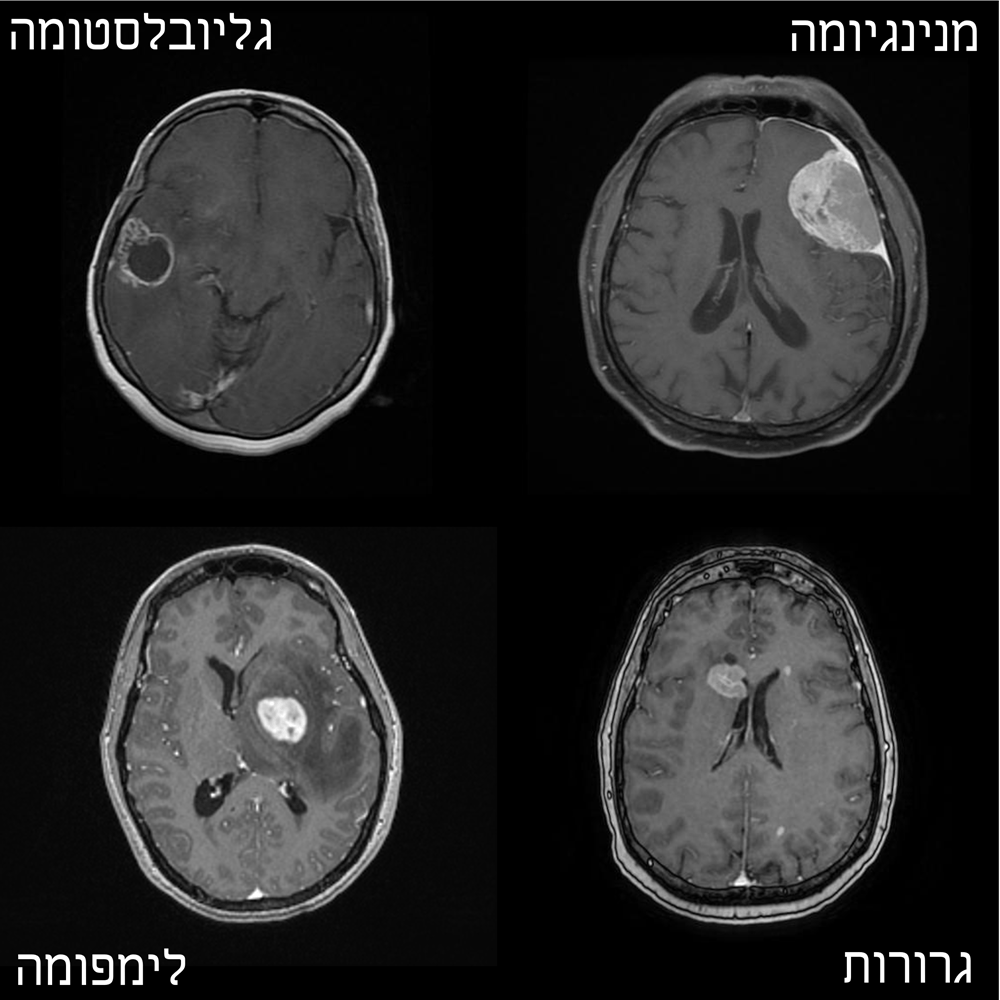
ניתן לחלק את גידולי המוח לגידולי מוח ראשוניים (primary) ושניוניים (secondary). גידול מוח ראשוני הוא גידול שמקורו מתוך תאי המוח השונים כגון תאי גליה שהינם תאים תומכים בנוירונים (תאי העצב) או מהתאים שמרכיבים את קרומי המוח. גידול מוח שניוני, הידוע גם בשם גרורה מוחית (metastases) הוא גידול שמקורו בסרטן שהתפתח מחוץ למוח, באיבר אחר של הגוף, ואשר תאים ממנו ניתקו והגיעו למוח דרך זרם הדם ושם המשיכו להתפתח כגידול.
שכיחותן של גרורות גדולה פי 5-10 משכיחותם של גידולי מוח ראשוניים. מחקרים מראים כי כ-20-40% מחולי הסרטן יפתחו גרורות מוחיות במהלך מחלתם, כמחציתם יפתחו יותר מגרורה אחת ובמקרים קיצוניים מעל ל-10. סוגי הסרטן המרכזיים השולחים גרורות הינם סרטן הריאות, השד, העור (מלנומה), הכליות והמעי הגס. בניגוד לגידול מוח ראשוני, שיכול להיות שפיר או ממאיר, גרורות הינן תמיד ממאירות.
הפרוגנוזה והטיפול בגידולים ראשוניים ושניוניים הינם שונים. מטרת הטיפול בגידול ראשוני הינה כריתת הגידול ועצירת התפשטותו במוח בעוד שבגרורה המטרה הינה לטפל בסימפטומים ובסיכון הנובע מהגרורה על מנת לאפשר להתקדם בהשלמת הטיפול בסרטן הראשי.
המגוון של גידולי המוח הוא גדול מאוד ועל פי ההגדרות העדכניות ישנם יותר מ-100 סוגים שונים של גידולים אשר מסווגים תחילה למשפחות על פי סוג התא או המיקום ממנו הם התפתחו. משפחות הגידולים הנפוצות הינן גליומות (Gliomas) המתפתחות מתאי הגליה ומהוות כ-30% מגידולי המוח הראשוניים (וכ-80% מהגידולים הממאירים), מנינגיומות (Meningiomas) המתפתחות מן התאים המרכיבים את קרומי המוח ומהוות כ-36% מגידולי המוח הראשוניים (ומעל ל-50% מהגידולים השפירים), אדנומות של יותרת המוח (Pituitary Adenomas), שוואנומות וסטיבולריות (Vestibular schwannomas) ומדולובלסטומות (Medulloblastoma). כל משפחה וכל תת סוג של גידול הינם בעל מאפיינים והתנהגות ייחודית ועל כן הטיפול בגידולי מוח הינו אתגר רפואי מגוון.
כחלק משיטת הסיווג, גידולי מוח מסווגים גם לפי דרגות, על פי הנחיות ארגון הבריאות העולמי (WHO). דרגות הגידולים נעות בין 1 (הכי פחות ממאיר) ל-4 (הכי ממאיר) ובתאם לכך גם מידת האגרסיביות של גידול ונטייתו להתפשט. לדוגמה, גליובלסטומה (Glioblastoma) הינה גליומה מסוג אסטרוציטומה (Astrocytoma) בדרגה 4. גליובלסטומה נוצרת בתאי מוח הנקראים אסטרוציטים ששייכים למשפחת תאי גליה התומכים בנוירונים ומאפשרים את תפקודם התקין. גליובלסטומה מהווה כ-40-50% מכל גידולי המוח הראשוניים הממאירים והיא גידול המוח הממאיר הנפוץ ביותר.
עם התקדמות מחקר הפרופיל הגנטי של גידולי המוח, התפתחה שיטת סיווג הגידולים וכיום ישנם יותר ויותר תתי סוגים של גידולים המסווגים על פי מאפייניהם המולקולריים, אשר משפיעים הן על מאפייני המחלה והן על תגובתה לטיפולים שונים. לדוגמא, הזיהוי של מוטציות IDH ומצב מחיקה משותפת (co-deletion) של הגן 1p/19q הגדיר מחדש את הסיווג של גליומות, לרבות גליובלסטומה.
משנת 2016, ארגון הבריאות העולמי החל לשלב מאפיינים מולקולריים והיסטולוגיים בסיווג גידולי המוח. בעזרת מאפיינים אלו, סיווג הגידול הפך למדויק יותר והוא מאפשר לשפר משמעותית את האבחנה, הפרוגנוזה ותכנון הטיפול ומהווה התקדמות חשובה בדרך לרפואה מותאמת אישית.
שכיחות הופעתם של גידולי מוח ממאירים מנוטרת באופן רציף בכל העולם יחד עם שאר סוגי הסרטן. על פי מאגר המידע GLOBOCAN של הסוכנות הבינלאומית למחקר סרטן של ארגון הבריאות העולמית, בשנת 2020 אובחנו מעל ל-300000 חולים חדשים בסרטן (כלומר, עם גידול ממאיר) של מערכת העצבים המרכזית המהווים כ-1.6% מכלל מקרי הסרטן החדשים בכל שנה. גידולי המוח מהווים גם כ-2.5% מכלל תמותת הסרטן השנתית בעולם כפועל יוצא מכך שקטלניותם היחסית גבוהה. באופן ממוצע זהו אינו סרטן נפוץ במיוחד מלבד בילדים, שאצלם סרטן המוח הוא סוג הסרטן הנפוץ ביותר.
נתונים אלו משקפים שכיחות עולמית של כ-4 מאובחנים חדשים בגידול מוח ממאיר לכל 100,000 איש בשנה, מנורמל להתפלגות גילאים. עם זאת מספר זה משתנה באופן ניכר בין אזורים שונים בעולם וידוע שקיימת רמת אבחון נמוכה יותר ורישום פחות אמין במדינות עולם שלישי בכל סוגי הסרטן. השכיחות בעולם המערבי עומדת על כ-6-7 מאובחנים חדשים לכל 100,000 איש בשנה.
במרבית גידולי המוח, בפרט גליומות ומנינגיומות, השכיחות עולה מאוד עם הגיל לאחר גיל 40, אך יש לכך סייגים. שכיחות גידולי יותרת המוח אצל נשים נשארת קבועה בערך מגיל 25 ומדולובלסטומה מופיעה בעיקר אצל ילדים. בשקלול כל סוגי הגידולים, הגיל הממוצע לאבחון עומד על כ-60 שנים והשכיחות מגיעה לשיאה בסביבות גיל 70-75 שם הסיכוי לתחלואה בגידול ממאיר או שפיר עומד על יותר מ-40 מאובחנים חדשים לכל 100,000 איש בשנה.
מעקב ארוך שנים מראה שאין שינוי משמעותי בשכיחות האבחון והתמותה בגידולי המוח בקרב האוכלוסייה הכללית בעשר השנים האחרונות והשינויים הקיימים מיוחסים בעיקר לשיפור ביכולת האבחון.
על פי נתוני רשם הסרטן הלאומי של משרד הבריאות, בישראל מאובחנים בשנים האחרונות כ-500-600 חולים חדשים מידי שנה עם גידול ממאיר במערכת העצבים המרכזית. מספר זה משקף שכיחות של כ-5.5-6.5 מאובחנים חדשים ל-100,000 איש לשנה, מנורמל לפי התפלגות הגילאים, ערך הדומה לשכיחות המקובלת בעולם המערבי. גם בישראל, מעקב ארוך שנים מראה שאין שינוי מהותי בשכיחות התחלואה בגידולי מוח בעשור האחרון.
שילוב נתוני השכיחות של גידולי מוח ראשוניים ממאירים יחד עם שכיחות דומה של גידולי מוח שפירים (ערך הנמוך בישראל מזה שנמדד בעולם המערבי) ושכיחות הופעתן של גרורות מוחיות, מוביל להערכה שבישראל מאובחנים כל שנה כ-3,000-5,000 חולים חדשים עם גידול במוח. מספר זה הוא הערכה שכן אין מדידה ומעקב אחרי נתון זה.
קיימים הבדלים בין גברים לנשים בשכיחות לתחלואה בגידול מוח ולתמותה מהם. חלק מהבדלים אלו מקורו בהבדלים הורמונליים וחלק ניתן לשייך להבדלים בהשפעות הסביבתיות ואורח חיים שונה בין המינים אך עדיין ישנם פערי ידע גדולים בתחום זה.
שכיחות התחלואה הכוללת בגידול מוח ראשוני כלשהו (ממאיר או שפיר) גדולה יותר בנשים מאשר בגברים אך ההבדל אינו אחיד ומשתנה מאוד כתלות בסוג הגידול. שכיחות התחלואה בגידול מוח ממאיר בגברים גדולה בכ-30% ביחס לנשים. בגליובלסטומה, הגידול הממאיר הנפוץ ביותר, הבדל זה גדל אף לכ-60%. מאידך, שכיחות התחלואה בגידול מוח שפיר גדולה בכ-50% עבור נשים ביחס לגברים ובאופן ספציפי במנינגיומה מדרגה 1, השכיחות בנשים גדולה ביותר מפי 2 ביחס לגברים.
גם בשיעורי הישרדות קיים הבדל בין המינים. לנשים יש בדרך כלל שיעור הישרדות גבוה יותר בהשוואה לגברים עבור רוב סוגי גידולי המוח, ככול הנראה בשל הבדלים בביולוגיה של הגידול, בתגובה לטיפול או בשל גורמים אחרים שטרם זוהו.
הגם שמרבית גידולי המוח מתגלים אצל מבוגרים ושבאופן ממוצע אבחון בגידולי מוח מהווה פחות מ-2% מכלל אבחוני הסרטן החדשים, בילדים המצב שונה לגמרי. בקרב ילדים עד גיל 14, גידולי מוח הם סוג הסרטן הנפוץ ביותר או השני הנפוץ ביותר ושכיחותו דומה ללוקמיה. יתרה מכך, בעוד שהתקדמות הרפואה הובילה לאחוזי ריפוי גבוהים בלוקמיה אצל ילדים, סיכוי התמותה מגידול במוח אצל ילדים הוא עדיין גבוה יחסית ועל כן גידול מוח בילדים מהווה את גורם התמותה הראשי מסרטן בקבוצת גילאים זו.
סוג גידולי המוח בילדים שונה מזה של מבוגרים. מדולובלסטומות, גליומות ואפנדימומות הן בין גידולי המוח הנפוצים ביותר בילדים. כמו כן, גידולי מוח בילדים נוטים להופיע באזורים שונים במוח, כמו המוח הקטן וגזע המוח, ולא בהמיספרות המוחיות שבהן מתפתחים עיקר הגידולים במבוגרים.
גידולי מוח בילדים מהווים אתגר ייחודי לטיפול, במיוחד בהקשר השפעותיו ארוכות הטווח של הטיפול. התמחות וטיפול בגידולי מוח בילדים שונה מאוד מגידולי מוח במבוגרים. המוח המתפתח רגיש מאוד לנזקים מניתוחים, הקרנות וכימותרפיה וילדים שעברו טיפולים לגידול במוח מתמודדים לעתים קרובות עם בעיות בריאותיות לכל החיים וחסרים נוירו-קוגניטיביים.
הגורם המדויק לרוב גידולי המוח אינו ידוע. עם זאת, ישנם מספר גורמי סיכון, מעבר לגיל, אשר הוכחו עם השנים כגורמים אשר מגדילים את הסיכוי להופעת גידול במוח. אלה כוללים, בין היתר, חשיפה לקרינה מיננת, היסטוריה משפחתית של גידולי מוח והפרעות גנטיות מסוימות.
קרינה מייננת, המשמשת לטיפול רפואי, לרבות בגידולי מוח, היא גורם הסיכון המבוסס ביותר לגידולי מוח. מבוגרים אשר טופלו בילדותם בקרינה עבור גידול מוחי, לדוגמה מדולובלסטומה, או הוקרנו למניעת גזזת, מועדים לפתח גידולי מוח (בעיקר מסוג מנינגיומות) כמבוגרים.
היסטוריה משפחתית של גידולי מוח יכולה גם היא להגביר את הסיכון וכ-5-10% מהגידולים נחשבים כתורשתיים. הלוקים בתסמונות גנטיות מסוימות כגון נוירופיברומטוזיס (Neurofibromatosis) מסוג 1 או 2, מחלת וון היפל-לנדאו (Von Hippel-Lindau disease) ותסמונת לי-פראומני (Li-Fraumeni syndrome), הינם בעלי סיכוי מוגבר לפתח גידול מוח.
מזה שנים רבות קיים ויכוח ומחקר בנוגע לקשר הפוטנציאלי בין שימוש בטלפונים סלולריים – הפולטים קרינה שנחשבת לא מייננת אך בצמוד לרקמת המוח – והתפתחות גידולי מוח. המחקר בנושא זה הינו נרחב ביותר בשל השימוש הנפוץ בטלפונים סלולריים אך עד כה לא נמצא קשר חד משמעי בין שימוש, אפילו תכוף, בטלפון סלולרי ובין עליה בסיכויים לפתח גידול במוח. יחד עם זאת, הסוכנות הבינלאומית לחקר הסרטן (International Agency for Research on Cancer – IARC) סיווגה תדרי רדיו כ"עשויים להיות מסרטנים לבני אדם" ועל כן ממליצה להקטין חשיפה לקרינה סלולרית. זאת על ידי הרחקת מכשיר הסלולר מהראש ככול הניתן, שימוש בדיבורית, צמצום השימוש בטלפון במקומות עם קליטה חלשה והגבלת השימוש בטלפון במיוחד אצל ילדים. משרד הבריאות אימץ את המלצות אלו.
התסמינים של גידולי מוח מגוונים ביותר ומשקפים את מורכבותו ומעורבותו של המוח בכלל תפקודי החיים שלנו. התסמינים תלויים בגודל הגידול, מיקומו וקצב הגדילה שלו. התסמינים נגרמים כתוצאה מהתפתחות מסה בתוך הגולגולת אשר גורמת ללחץ תוך גולגלתי וכן, בהתאם למיקום הגידול, עלולה לפגוע גם בתפקוד המוח התקין המתרחשת במיקום זה. לעיתים גידול במוח מתגלה באקראי, במסגרת בירור רפואי ממסיבות אחרות ומבלי שהיו תסמינים מוקדמים לכך.
כאבי ראש הם תסמין שכיח, הקיים בכ-50% מהחולים המאובחנים עם גידול במוח. כאבי ראש אלו נוטים להיות מתמשכים, להחמיר עם פעילות או בשעות הבוקר המוקדמות, ועשויים להיות מלווים בבחילות או הקאות. פרכוסים הם תסמין משמעותי נוסף, במיוחד עבור גליומות, כאשר כ-60% מהחולים חווים לפחות התקף אחד. הפרכוסים יכולים להיות כלליים או ממוקדים, בהתאם למיקום הגידול.
הפרעות דיבור או ראייה יכולות גם הן להצביע על גידול במוח. לדוגמה, גידול באונה הקדמית השמאלית עלול להשפיע על הדיבור, על יכולת הביטוי. המילולית, בעוד שגידול ליד האונה העורפית עלול לפגוע בראייה. תסמינים אפשריים נוספים כוללים קושי בהליכה, בעיות זיכרון ושינויים נוירו-פסיכיאטרים מגוונים עד כדי שינויים באישיות.
מאמר מקיף בנושא התסמינים האופייניים של גידולי מוח ניתן לקרוא באתר בקישור זה.
תהליך האבחון של גידול במוח הוא מורכב ורב שלבי. במרבית המקרים תהליך האבחון מתחיל מתלונה של מטופל על אחד או יותר מהתסמינים המוכרים העלולים להצביע על קיומו של גידול במוח. בחינת ההיסטוריה הרפואית של המטופל ובירור ראשוני מאפשרים לשלול אבחנה של גורמים מקובלים אחרים לתסמינים אלו.
לאחר העלאת החשד הקליני לגידול במוח, השלב הבא כולל הערכה נוירולוגית יסודית. הערכה זו בודקת ליקויים בתפקוד של חלקים שונים במוח אשר יכולים לתת כיוונים אפשריים לגבי מיקומו של הגידול והשפעתו על בריאותו של המטופל.
אם הבדיקה הנוירולוגית תומכת בחשד לגידול במוח, המטופל יעבור בדיקות הדמיה מתקדמות כגון הדמיית תהודה מגנטית (MRI) או סריקות טומוגרפיה ממוחשבת (CT), המספקות תמונה תלת ממדית מפורטת של מבנה המוח. באמצעות פענוח הדמיות אלו ניתן להבחין באופן ישיר במיקום, בגודל ובצורת הגידול. מההדמיות ניתן להעריך בסבירות גבוהה בדרך כלל את סוג הגידול.
עם זאת, כדי לאבחן באופן סופי גידול במוח ולדעת באופן וודאי את סוגו ומאפייניו נדרשת ביופסיה (Biopsy). הביופסיה הינה תהליך ניתוחי לכל דבר ובמהלכה מבוצעת הסרה כירורגית של דגימה קטנה מרקמת הגידול החשודה. לעיתים לא יתבצע שלב נטילת הביופסיה אלא תבוצע ישירות הסרה של התהליך הגידולי שכן הנתונים ההדמיתים והקליניים תומכים בהסרת הגידול ללא תלות באבחון סוגו המדויק. הדגימה נבחנת על ידי פתולוג אשר קובע את סוג הגידול ומאפייניו. מעבר לאישור ההיסטולוגי של סוג הגידול, הבדיקות הפתולוגיות מאפשרות גם לאפיין במדויק את הסיווג המלוקולרי של הגידול ולזהות גנים ספציפיים אשר השפעתם על אופי הגידול ידועה ובכדי לספק מידע נוסף המאפשר התאמה טובה יותר של הטיפול לסוג הגידול ולמאפייניו.
למאמר מפורט על תהליך אבחון גידול במוח ניתן לעבור לקישור הזה.
שיטות הטיפול בגידולי מוח מגוונות ומתפתחות. מחקרים, ניסויים קליניים וחדשנות טכנולוגית מקדמים את איכות ויעילות שיטות הטיפול השונות וכן מובילים לפיתוח שיטות חדשות. אסטרטגיית הטיפול בגידולי מוח מותאמות אישית ותלויה בגורמים כמו סוג הגידול, גודלו, מיקום ובריאותו הכללית של המטופל. מטרת הטיפול בגידול מוח הינה להסיר את הגידול ולמנוע את הישנות המחלה, להקל בתסמינים ולשפר את איכות חיי המטופל.
שיטת הטיפול הנפוצה ביותר בגידולי מוח היא עדיין ניתוח הנקרא קרניוטומיה (Craniotomy), בו מסירים חלק מהגולגולת ומנסים להסיר כמה שיותר מרקמת הגידול בצורה בטוחה, תוך שמירה על התפקוד הנוירולוגי. הגישה הניתוחית התקדמה מאוד עם השנים וכיום ניתן לבצע תכנון ממוחשב ומפורט מראש למסלול ההגעה לגידול. אמצעים שונים כגון שימוש בחומרים פלורסנטיים מאפשרים זיהוי מדויק של הגידול וגבולותיו ובכך מסייעים למקסם את מסת הגידול שניתן להוציא ולמזער את השארית שנותרת במוח (ומהווה מוקד פוטנציאלי להישנות הגידול). במקרים מסוימים בהם הגידול נמצא במקום המשפיע על תפקודים נוירולוגיים קריטיים ניתן לבצע ניתוח בו המטופל ער, לבחון את תפקודיו תוך כדי הניתוח ולמזער את סיכוני הפגיעה בהם.
טיפול בקרינה הינו כלי מרכזי נוסף בטיפול בגידולי מוח. כלי זה כולל מגוון טכניקות, מטיפול בקרינה של כלל המוח (Whole Brain Radiotherapy – WBRT) ועד לרדיוכירורגיה סטריאוטקטית (Stereotactic Radiosurgery – SRS). קרינה לכלל המוח משמשת כאשר הסרטן התפשט לחלק ניכר מהמוח, במצבי מחלה מתקדמים, בעוד רדיוכירורגיה מאפשרת מתן מינוני קרינה גבוהים בדיוק רב לגידול, תוך מזעור הנזק לרקמת המוח הבריאה שמסביבו. כימותרפיה משמשת לעתים קרובות כדי להרוג את תאי הגידול, לפעמים בשילוב עם טיפול בקרינה. הכימותרפיה ניתנת בעיקר כטיפול תרופתי חיצוני ומשלים.
מעבר לשלושת שיטות הטיפול ה"קלאסיות", התפתחו בשנים האחרונות שיטות טיפול נוספות שהולכות ותופסות מיקום מרכזי יותר ויותר בארסנל הכלים לטיפול בגידולי מוח, ככול שהעדויות הקליניות לגבי יעילותן הולכות ומצטברות. שיטות אלו מאפשרות הן את הגדלת יעילות הטיפול והגדלת סיכויי השרידה וההחלמה של המטופלים והן את היכולת לטפל בגידולים שעבורם שיטות הטיפול הקלאסיות אינן יעילות. בין שיטות הטיפול החדשות ניתן למנות טיפול בשדות חשמליים הניתן באמצעות מכשיר לביש (Tumor Treating Fields – TTFields), אבלציה תרמית באמצעות לייזר המאפשרת טיפול אפקטיבי וזעיר פולשני בגידולים מסוימים (Laser Interstitial Thermal Therapy – LITT), הקרנה בפרוטונים במקום בפוטונים המאפשרת מתן הקרנה ממוקדת יותר ומזעור משמעותי של נזק לרקמה בריאה (Proton Therapy) וטיפול בגלי קול בעזרת מכשיר אולטרסאונד (Focused Ultrasound) אשר מאפשר העברת אנרגיה מכאנית לאזור הגידול לצורך פגיעה בו וכן, לאחרונה, מראה יכולת לפתיחה של המחסום דם-מוח שתסייע להגדלת האפקטיביות של טיפולים כימותרפיים.
טיפולים ממוקדים שמטרתם לנצל מאפיינים גנטיים או מולקולריים ספציפיים של הגידול נמצאים עדיין בשלבי מחקר ראשוניים אך ניסויים קליניים מראים תוצאות מבטיחות. אימונותרפיה (Immunotherapy) המגייסת את מערכת החיסון של החולה למלחמה בתאי הגידול, טיפולים שבהם משתמשים בנגיפים להרג תאים סרטניים (Viral Therapy), או השתלת תאי גזע (Stem Cell Therapy) הן חלק מההתפתחויות המבטיחות בתחום הטיפול הממוקד בגידולי מוח.
כמובן ששיטות הטיפול משולבת לעיתים קרובות ליצירת פרוטוקול טיפול כולל שמטרתו להגדיל למקסימום את אפקטיביות הטיפול. לדוגמא, הטיפול המקובל בגליובלסטומה מבוסס על פרוטוקול משולב – פרוטוקל שטופ (Stupp Protocol) – המשלב הסרה מקסימלית של הגידול ולאחר מכן קרינה וכימותרפיה מסוג תמודל.
הישנות גידול במוח (recurrence) מהווה סיכון משמעותי למטופלים עם גידול במוח. לאחר טיפול ראשוני, גידולים יכולים לחזור ולגדול במקומם המקורי או, בסיכוי נמוך יותר, בחלקים אחרים של המוח או חוט השדרה. הישנות הגידולים נובעת בדרך כלל מכך שהטיפול לא הצליח להסיר או להשמיד באופן מלא את תאי הגידול. ההישנות יכולה להתרחש חודשים ואף שנים לאחר הטיפול ועל כן מטופלים נדרשים למעקב ארוך טווח על מנת לנטר אפשרות של הישנות הגידול.
שיעור ההישנות תלוי במידה רבה בסוג הגידול ובדרגתו. לדוגמה, לגליובלסטומה יש שיעור הישנות גבוה במיוחד וכמעט כל החולים חווים הישנות תוך שנה עד שנתיים מהאבחנה הראשונית. לגליומות בדרגה נמוכה יש גם סיכון להישנות, אם כי משך הזמן להישנות עלול לקחת שנים רבות.
מעקב אפקטיבי בפרקי זמן נכונים ושימוש בטכניקות הדמיה כגון MRI מגדילים את הסיכוי לזיהוי מהיר יותר של הישנות ובכך משפרים את האפקטיביות של התערבות נוספת לטיפול בגידול החוזר. טיפול בגידולי מוח חוזרים יכול לכלול כל שילוב של ניתוח, הקרנות, כימותרפיה או טיפולים ממוקדים, בדומה לאסטרטגיות טיפול ראשוניות.
סיכויי השרידה של חולים עם גידולי מוח משתנים ותלויים במספר רב של גורמים, ביניהם סוג ודרגת הגידול, גיל המטופל, מצבו הבריאותי וסוג הטיפול שנבחר. כל מקרה צריך להיבחן לגופו:
- עבור גידול מוח ממאיר – סיכויי השרידה הממוצעים ל-5 שנים עומדים על כ-35% אך משתנים חזק כתלות בגיל (כ-75% עד גיל 14 לעומת כ-20% מעל גיל 40) וכתלות בסוג הגידול (מעל ל-50% עבור גליומות בדרגה נמוכה אך פחות מ-10% עבור גליובלסטומה).
- עבור גידול מוח שפיר – סיכויי השרידה הממוצעים ל-5 שנים עומדים על מעל ל-90% וגם הם תלויים במידה מסוימת בגיל ובסוג הגידול.
- סיכויי השרידה של מטופלים עם גרורות מוחיות מורכבים יותר להגדרה שכן הם תלויים גם בהתקדמות המחלה הגופנית והטיפול בה. עם זאת ניתן לומר שבהינתן גרורות מוחיות, סיכויי השרידה הכוללים נמוכים מאוד ועומדים על פחות מ-5% לאחר 5 שנים.
סיכום
הסקירה שניתנה להלן מאפשרת לקבל תמונת על רחבה בנושא גידולי המוח וגם להתרשם מהמורכבות העצומה של נושא זה. בכל אחד מהתחומים שנסקרו ניתן מידע מרכזי והסבר "על קצה המזלג" לגבי עולם התוכן הרלוונטי וכמובן שניתן להעמיק ולהרחיב בכל נושא. הטיפול בחולים עם גידולי מוח מצריך הבנה רחבה ומעמיקה של מגוון רחב של נושאים שונים וכן יכולת קלינית במתן הטיפולים השונים.
זהו נושא מרכזי שממשיך להתפתח כל הזמן. תובנות וחידושים בתחום האבחון, הפרוגנוזה והטיפול מתפרסמים באופן קבוע בספרות המקצועית ומחייבים את הצוות המקצועי המטפל להתעדכן כל הזמן על מנת להבטיח שהוא נותן למטופליו את הטיפול המיטבי. התקדמות הידע בנושא נותנת גם סיבה לאופטימיות למטופלים. גם בסוגי הגידולים, הרבים מידי, שבהם הפרוגנוזה רעה וסיכויי השרידה אינם גבוהים, ישנו עיסוק מתמיד וייתכן שהחידוש או פריצת הדרך שתוביל לשיפור ניכר בטיפול ובסיכויי ההחלמה נמצאים מעבר לפינה.
סימוכין
Ostrom, Q. T. et al. CBTRUS Statistical Report: Primary Brain and Other Central Nervous System Tumors Diagnosed in the United States in 2015–2019. Neuro-Oncology, 24(Supplement_5), v1–v95, 2022.
Sung, H. et al. (2021). Global cancer statistics 2020: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries. CA: A Cancer Journal for Clinicians, 71, 209-249, 2021.
Fan, Y. et al. Burden and trends of brain and central nervous system cancer from 1990 to 2019 at the global, regional, and country levels. Archives of Public Health, 80, 209, 2022.
Miller, K. D. et al. Brain and other central nervous system tumor statistics, 2021. CA: A Cancer Journal for Clinicians, 2021.