ד"ר תהילה קייסמן-אלבז - נוירוכירורגית אונקולוגית
שוואנומה וסטיבולרית (Vestibular Schwannoma)
שוואנומה וסטיבולרית (Vestibular Schwannoma), הידועה גם בשמה הקודם נוירומה אקוסטית (Acoustic Neuroma), הינה גידול שפיר המהווה כ-8% מכלל גידולי המוח הראשוניים, אם כי שכיחות הגידול (או לפחות שכיחות אבחונו) עולה מאוד בעשורים האחרונים.
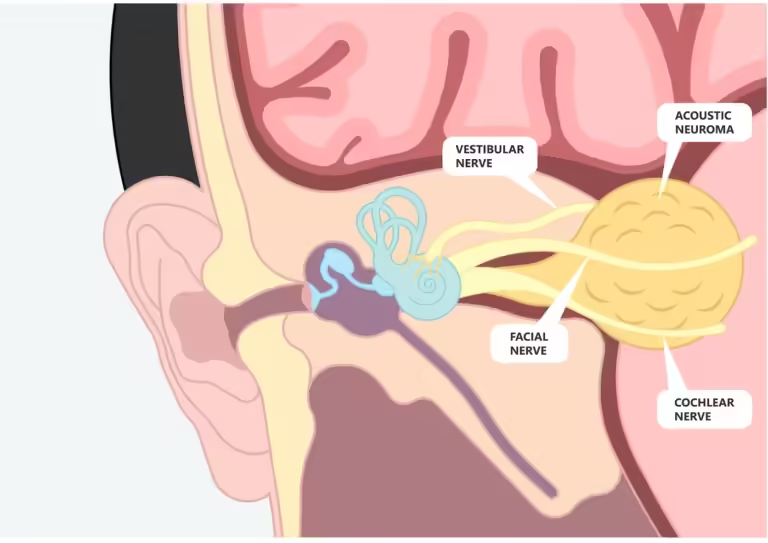
מקורו של הגידול בתאי השוואן (Schwan cells) – התאים העוטפים את העצב הוסטיבולרי ואחראיים על ייצור מעטפותיו. העצב הוסטיבולרי מהווה חלק מעצב הגולגולת השמיני, החיוני ליכולת שיווי המשקל, איזון ולהתמצאות במרחב. חלקו השני של עצב הגולגולת השמיני הינו העצב הקוכליארי – עצב השמיעה, כך שמערכות השמע ושיווי המשקל כרוכות זו בזו מבחינה מבנית ותפקודית. עצבי הגולגולת מהווים שלוחה ישירה של המוח, ויוצאים ישירות מגזע המוח. עצבים אלו עוברים בתוך פתחים בגולגולת בדרך לאיבר המטרה אותו מעצבבים. עצב הגולגולת השמיני עובר בתוך תעלת השמע הפנימית יחד עם העצב הקרניאלי השביעי – עצב הפנים, ובאזור זה, מתפתחת לרוב השוואנומה וסטיבולרית.
על אף שגידול זה גדל לאט בדרך כלל, הוא יכול להיות בעל השפעה משמעותית על תפקודי השמיעה ושווי המשקל בשל מיקומו האנטומי. כאשר הגידול מתרחב, הוא יכול להפעיל לחץ משמעותי על העצבים ומבני המוח הסמוכים. לחץ זה אחראי לרוב התסמינים הקליניים הקשורים לשוואנומות וסטיבולריות, כגון אובדן שמיעה, טנטון והפרעות בשיווי המשקל. דפוס הגדילה וקצב הגדילה יכולים להשתנות מאוד בין החולים, ולהשפיע על הופעת התסמינים וחומרתם. בתנאי קיצון, גידול זה יכול ללחוץ על גזע המוח וללא טיפול לסכן את חייו של המטופל.
הטיפול בשוואנומות וסטיבולריות התפתח עם ההתקדמות ביכולת ההדמיה ובטכניקות מיקרו-כירורגיות ורדיוכירורגיות וכיום ניתן להשיג שיפור משמעותי בתוצאות הטיפול תוך הפחתת הסיכונים הקשורים לטיפול.
סיווג
שוואנומה וסטיבולרית מסווגת על ידי ארגון הבריאות העולמי (WHO) כגידול שפיר, אם כי במקרים נדירים מאוד (פחות מ-1%) הוא יכול להיות ממאיר. סיווג זה משקף את אופיו הלא-סרטני ואת דפוס הצמיחה האיטי של הגידול. בניגוד לגידולי מוח אחרים, המסווגים לדרגות (Grades) על סמך פוטנציאל הממאירות והאגרסיביות שלהם, לשוואנומה וסטיבולרית אין דרגות מכיוון שהגידול אינו מפגין התנהגות ממארת.
במקום זאת, גידולים אלו מסווגים על סמך גודלם והתסמינים הנלווים שהם גורמים, אשר משפיעים ישירות על החלטות הטיפול:
גידולים קטנים (פחות מ-1.5 ס"מ): גידולים קטנים בטווח זה גורמים לרוב לתסמינים מזעריים או קלים בתחילה. הם עלולים לא להתגלות עד שימצאו במקרה בהדמיה מסיבה אחרת. תסמינים אופייניים יכולים לכלול אובדן שמיעה בתדירויות גבוהות, טנטון או הפרעה קלה בשיווי המשקל. לשוואנומות הקטנות יש קצב גדילה איטי יותר ברוב המקרים.
גידולים בינוניים (1.5 ס"מ עד 3 ס"מ): כאשר הגידול מגיע לטווח גודל זה, הוא נוטה לגרום לתסמינים בולטים יותר כמו אובדן שמיעה משמעותי, ורטיגו, חוסר תחושה/חולשה בפנים או השפעות של דחיסת גזע המוח. גידולים בקטגוריה בינונית זו דורשים לעתים קרובות טיפול מלא.
גידולים גדולים (יותר מ-3 ס"מ): שוואנומות וסטיבולריות הגדולות מ-3 ס"מ נחשבות לגדולות ונוטות להיות אגרסיביות יותר ולגדול במהירות. גידולים אלו גורמים לאפקט מסה משמעותי, שעלול לדחוס את גזע המוח ולהעמיד את החולה בסיכון להידרוצפלוס ולחסרים נוירולוגיים משמעותיים. טיפול דחוף מומלץ בדרך כלל עבור נגעים גדולים אלה.
בשל הסיכון הפוטנציאלי ללחץ על גזע המוח, קיימת שיטת סיווג נוספת – Koos classification – שנועדה לסווג שוואנומות וסטיבולריות על סמך גודלן ויחסן למבני המוח הסמוכים, במיוחד תוך התמקדות בפוטנציאל לדחיסת גזע המוח. סיווג זה שימושי במיוחד בקביעת גישת הטיפול המתאימה לשוואנומה וסטיבולרית שכן הוא עוזר לחזות את מורכבות הניתוח ואת הסבירות לשימור התפקוד הנוירולוגי:
דרגה 1: גידול תוך תעלתי קטן. הגידול מוגבל כולו בתוך התעלה המאכלסת את העצב הוסטיבולרי.
דרגה 2: גידול קטן הבולט לתוך ה-Cerebellopontine angle (CPA) – נקודת המפגש בין המוח הקטן לגזע המוח, שם נמצא חלל המלא באופן טבעי בנוזל מוח-שדרה. בדרגה זו, הגידול בולט מעט מעבר לתעלה אך אינו נוגע בגזע המוח.
במידה והגידול לא גורם לתסמינים משמעותיים, מה שלרוב מתרחש בדרגות אלו, ניתן לעקוב אחר הגידול ודינמיקת גדילתו בסריקות MRI רגילות.
דרגה 3: הגידול ממלא את ה-CPA אך לא לוחץ על גזע המוח.
דרגה 4: גידול גדול הגורם ללחץ על גזע המוח ועצבי הגולגולת האחרים. זוהי הדרגה המתקדמת ביותר.
דרגות אלו דורשות טיפול לעיתים קרובות, כגון ניתוח או רדיוכירורגיה, כדי למנוע הגדלה נוספת בממדי הגידול וסיבוכים פוטנציאליים.
מאפיינים היסטולוגיים הם דרך נוספת לסווג שוואנומות, אם כי לעתים נדירות יש צורך בביופסיה אך ורק לצורך אבחנה. אבחנה היסטולוגית מתאפשרת כאשר מתבצע ניתוח להסרת שוואנומה ווסטיבולרית.
שכיחות
שוואנומה וסטיבולרית מהווה כ-6-8% מכלל גידולי המוח הראשוניים. זהו אחד הגידולים הנפוצים ביותר ב-Cerebellopontine angle – שהוא האזור המפגש בין גזע המוח (החלק של גזע המוח הנקרא מגשר) למוח הקטן.
שכיחותן של שוואנומות וסטיבולריות באוכלוסיה הוערכה בעבר בכ-1 לכל 100,000 איש (מתוקנן גיל). עם זאת, נראה שהשכיחות גדלה במהלך העשורים האחרונים בפקטור של 3-5. הדבר נובע ככל הנראה מגילוי מוגבר בשל השימוש הנרחב יותר בהדמיית תהודה מגנטית (MRI) ככלי אבחוני אשר יכול לאבחן גידולים אסימפטומטיים קטנים, עוד לפני שהם שגדלים וגורמים לתסמינים.
אבחנת שוואנומות ווסטיבולריות מתרחשת בעיקר בטווח הגילאים 50-60. עם זאת, שוואנומות וסטיבולריות יכולות להופיע בכל גיל. לא נמצא הבדל משמעותי בין גברים לנשים בשכיחות להתפתחות גידול זה.
מבחינת צדדיות, שוואנומות וסטיבולריות חד-צדדיות (הנמצאות רק בצד אחד) שכיחות הרבה יותר משוואנומות דו-צידיות. מקרים דו-צידיים מהווים רק כ-5% מהאבחנות וקשורים לרוב לנוירופיברומטוזיס מסוג 2 (NF2).
גורמי סיכון
רובן המכריע של השוואנומות הוסטיבולריות (מעל ל-90%) הן ספורדיות ומופיעות ללא גורם גנטי או סביבתי ידוע. נוירופיברומטוזיס מסוג 2 (NF2) הינו גורם הסיכון המשמעותי ביותר וגורם לרבים ממקרי הגידול הדו-צדדי. גורמי סיכון אפשריים נוספים:
שוואנומטוזיס (Schwannomatosis): מצב גנטי נוסף המאופיין בהתפתחות של מספר רב של גידולי תאי שוואן, כלומר, גידולי עצבים פריפריים, כולל שוואנומות וסטיבולריות.
חשיפה לקרינה מייננת: קרינה טיפולית לאזור הראש/צוואר, במיוחד בגילאים צעירים, מגבירה את הסיכון לכל החיים לפתח שוואנומה.
שימוש בטלפון סלולרי: מחקרים אפידמיולוגיים גדולים לא מצאו קשר וודאי בין שימוש ארוך טווח בטלפון סלולרי לבין סיכון מוגבר ללקות בשוואנומה.
תסמינים אופייניים
לשוואנומה וסטיבולרית מגוון תסמינים המשפיעים בעיקר על שמיעה ושיווי משקל. תסמינים אלו נובעים תחילה מהשפעת הגידול על עצב השמיעה והעצב הווסטיבולרי ועם גדילתו גם מהשפעותיו על מבני מוח סמוכים. להלן רשימת התסמינים האופייניים:
אובדן שמיעה: אובדן שמיעה עצבי מתרחש ביותר מ-90% מהמקרים. סוג זה של אובדן שמיעה הוא לרוב חד צדדי (משפיע על צד אחד) ויכול להיות בהתחלה עדין ומורגש רק במצבים מסוימים, כגון שימוש בטלפון או כאשר האוזן הנגדית מכוסה בשכיבה. ככל שהגידול גדל, המטופל עלול להתמודד עם קושי בלוקליזציה של קול והבנת דיבור כנגד רעשי רקע עקב אובדן שמיעה משמעותי יותר.
טנטון: כמחצית מהמטופלים חווים טנטון, שעלול להופיע כצלצולים, זמזומים או רעשים אחרים באוזניים, לדוגמה, רעש של רוח נושבת באופן כמעט תמידי. האופי והחומרה של הטנטון משתנה מאוד בין מטופלים. המקור לטנטון בשוואנומה וסטיבולרית דומה לכאב פאנטום החווים אנשים שאיבדו אחת מהגפיים לאור הפגיעה העצבית שמתרחשת כתוצאה מהלחץ שהגידול משרה. לכן, הטנטון עלול להימשך גם לאחר אובדן שמיעה או אם עצב השמיעה נפגע במהלך הניתוח. מצב זה עלול להרע את איכות החיים של המטופל באופן משמעותי.
הפרעה ביציבה ושיווי המשקל: אובדן של תפקוד וסטיבולרי (איבוד שווי משקל, קושי בהתמצאות מרחבית) מופיע בעד כ-60% מהחולים, תסמינים של ורטיגו מופיעים רק בכ-8% מהחולים וסחרחורת מתמשכת בכ-3%. ההתקדמות האיטית של הפגיעה בעצב הוסטיבולרי מאפשרת למוח להפעיל מנגנוני פיצוי. תסמינים אלו יכולים להשפיע באופן משמעותי על הניידות ואיכות החיים.
רדימות או חולשת שרירי הפנים: גידולים גדולים יותר עשויים לדחוס מבנים סמוכים כמו העצב הטריגמינלי אשר אחראי על עצבוב התחושה בפנים, ועלולים להוביל לחוסר תחושה או נימול בפנים. כמו כן, הגידול עלול להשרות לחץ על עצב הפנים העובר יחד עם העצב הווסטיבולרי ועצב השמיעה ולגרום לחולשת שרירי פנים (מקרים אלו נדירים יותר). תסמינים אלו שכיחים יותר כאשר הגידול לוחץ על גזע המוח ועל המוח הקטן, מצב שעלול לגרום גם לבעיות משניות נוספות.
חשוב לדעת שחומרת התסמינים איננה קשורה בהכרח לגודלו של הגידול או למידת התפשטותו. עובדה זו חיונית לניהול המחלה, שכן החמרה בתסמינים אלו בלבד אינה מהווה סמן אמין להתקדמות הגידול.
אבחון
שוואנומות וסטיבולריות מתגלות בדרך כלל באחד משני תרחישים עיקריים – בשל הופעת תסמינים אופייניים כמו אובדן שמיעה וטנטון או לאחר ביצוע הדמיה מוחית מסיבה שאינה קשורה. כאשר מופיעים תסמינים מתאימים, בדיקת האבחון מתחילה עם היסטוריה מקיפה ובדיקה גופנית על ידי רופא, לרוב רופא אף, אוזן וגרון או נוירוכירורג.
ישנן מספר בדיקות ספציפיות אשר מטרתן לאשר את נוכחותו של גידול לאורך מהלך עצב הגולגולת השמיני כגון בדיקת שמיעה (שמטרה לזהות את הדפוס האופייני של אובדן שמיעה עצבי חד-צדדי) או בדיקת שווי משקל באמצעים שונים (כגון VNG) אך בדיקת הדמיה על ידי MRI עם חומר ניגוד (גדולניום) היא השיטה החשובה והמדויקת ביותר. בעזרת הדמיה מפורטת זו ניתן לאבחן בוודאות את קיומם של גידולים קטנים באזורי המוח הרלוונטיים, לזהות את מיקומם ומאפייניהם הגיאומטריים על גבי המסלולים העצביים ולאפשר תכנון מדויק של הטיפול הקליני – בין אם ניתוח או רדיוכירורגיה.
בעבר, שוואנומה וסטיבולרית לא אובחנה עד שהפכה לגדולה ובעלת תסמינים בולטים. עם זאת, שכיחות האבחון עלתה מאוד בעשורים האחרונים ככול שסריקות MRI עם חומר ניגוד הפכו לזמינות יותר. זמינות זו של אמצעים מודרניים לאבחון מאפשרים זיהוי של גידולים קטנים יותר בשלב מוקדם יותר. נתונים מראים שגודל הגידול הממוצע בעת האבחון ירד מ-2.8 ס"מ ל-0.7 ס"מ במהלך 40 השנים האחרונות ובהתאם לכך גם חומרת אובדן השמיעה בעת האבחון ירדה. השימוש הנרחב והזמין ב-MRI גורם מאידך לכך שעד כ-25% ממקרי השוואנומה הוסטיבולרית מאובחנים כיום באופן מקרי בהדמיות מוחיות שבוצעו מסיבות אחרות וללא חשד מוקדם למצב זה וללא תסמינים מובהקים.
השימוש הנרחב ב-MRI שינה את האבחון והניהול של שוואנומות וסטיבולריות ומאפשר זיהוי מוקדם יותר, התערבות טיפולית עם יכולת תכנון טובה יותר ולכן פוטנציאל לפרוגנוזה טובה. יחד עם זאת, ובהתאם למגמה הנצפית כיום במגוון רחב של גידולים, בעולם רפואי שבו אמצעי האבחון זמינים יותר קיים חשש לגבי אבחון יתר וביצוע טיפול יתר של בגידולים א-סימפטומטיים שלא היו מתגלים לעולם או לא היו מבטאים דינמיקת גדילה והיו נותרים חסרי משמעות קלינית.
הטיפול בשוואנומה וסטיבולרית
הטיפול בשוואנומה וסטיבולרית התפתח באופן משמעותי לאורך השנים ומציע מגוון אפשרויות המאופיינות בתופעות לוואי נמוכות ובסיכון מינימלי לתמותה. אפשרויות אלו כוללות גישה של ניטור ומעקב, הקרנה ומיקרוכירורגיה ולעתים גם שילוב של שיטות אלו. טיפולים סיסטמיים תרופתיים אינם דרך הטיפול העיקרית והם שמורים למקרים ספציפיים כגון גידולים שמקורם בנוירופיברומטוזיס מסוג 2 (NF2). בחירת הטיפול נגזרת ממאפייני הגידול כגון גודלו וקצב גדילתו, הלחץ ששהוא משרה על רקמת המוח הסמוכה וכן מגורמים ספציפיים למטופל, לרבות בריאותו הכללית, התסמינים והעדפותיו האישיות.
ניטור ומעקב
גישת ה"המתנה וסריקה" (Wait and scan) לניהול שוואנומה וסטיבולרית מתאימה במיוחד לגידולים קטנים ואסימפטומטיים שהתגלו אצל אנשים מבוגרים. גישה שמרנית זו כוללת ניטור קבוע עם סריקות MRI ובדיקות שמיעה. מקובל להתחיל במעקב לאחר 6 חודשים מהאבחון על מנת לזהות כל התנהגות אגרסיבית של גידול ולאחר מכן לבצע הערכה שנתית למשך חמש שנים, ודו-שנתית לאחר מכן. במקרים כאלו מומלץ ניטור לכל החיים בשל האופי הבלתי צפוי של הגידול, אשר עלול לגדול ללא השפעה ניכרת על תסמינים חיצוניים וללא טריגר ברור.
גישה זו מועדפת בשל יכולתה לשמור על איכות חיים והימנעות מהסיכונים הכרוכים בטיפולים פולשניים יותר. מחקרים הראו כי מטופלים בגישה זו מדווחים לעיתים קרובות על איכות חיים טובה ותוצאות דומות באיכות השמיעה ותפקוד עצבי הפנים בהשוואה למטופלים שעברו התערבות טיפולים מיידית כגון ניתוח או רדיוכירורגיה. עם זאת, בגישה זו ישנה חשיבות גדולה לציות של המטופל לתוכנית הניטור כאשר מחקרים מראים על נטייה מובהקת של מטופלים להפסיק באופן חד-צדדי את המעקב הרב-שנתי.
יש לציין כי כ-30% מן הגידולים לא יגדלו יותר לאורך המעקב ולא יצריכו טיפול. לרוב, גידולים קטנים יותר מדגימים דפוס זה של מהלך.
ניתוח
טיפול כירורגי בשוואנומה וסטיבולרית מקובל בדרך כלל בגידולים גדולים או כאלה הגורמים לתסמינים משמעותיים בעקבות דחיסת גזע המוח, הידרוצפלוס או נוירלגיה טריגמינלית. כריתה כירורגית מבוצעת בהרדמה מלאה תוך שימוש בטכניקות ניטור עצביות כדי למקסם את מידת הסרת הגידול תוך שמירה על התפקוד הנוירולוגי ומניעת פגיעה עצבית נוספת. ניתוחים אלו מבוצעים בדרך כלל בשיתוף בין נוירוכירורגים המתמחים בניתוחי בסיס גולגולת ורופאי אף אוזן גרון. ישנן מספר גישות כירורגיות נפוצות לניתוח זה והבחירה בגישה תלויה הגודל ומיקום הגידול ומידת הפגיעה בשמיעה של המטופל:
Translabyrinthine approach: גישה זו כוללת הגעה לגידול על ידי הסרת חלקים מהאוזן הפנימית באופן שגורם לאובדן שמיעה מוחלט בצד המנותח. גישה זו מספקת נגישות מלאה לגידול ולכל מהלכו של עצב הפנים מה שהופך אותה למתאימה להסרת גידולים בכל גודל אך לא למטופלים בהם שימור השמיעה הוא מטרה.
Retrosigmoid approach: טכניקה זו מועדפת לרוב בשל יכולתה לשמר שמיעה. בגישה זו מגיעים לגידול דרך חתך מאחורי האוזן והיא מכוונת לגידולים הממוקמים בעיקר ב-Cerebellopontine angle. גישה זו מאפשרת נגישות טובה לגזע המוח ועצבי הגולגולת, אך דורשת הזזה מסוימת של המוח הקטן – מה שעלול להוות גורם סיכון לסיבוכים.
Middle Fossa approach: הגישה הטובה ביותר לגידולים קטנים שלא התפשטו רחוק מדי לתוך תעלת השמיעה. בגישה זו מבצעים קרניוטומיה מעל האוזן על מנת לגשת לגידול ולהסירו תוך שמירה על השמיעה. גישה זו מאתגרת יותר מבחינה טכנית שכן היא דורשת מניפולציה גדולה יותר של עצב הפנים.
גידולים קטנים יותר מאפשרים בדרך כלל שימור טוב יותר של תפקודי הפנים והשמיעה, בעוד שגידולים גדולים יותר מגדילים את המורכבות והסיכונים של הניתוח. הטיפול לאחר הניתוח כולל מעקב צמוד אחר סיבוכים פוטנציאליים כגון שיתוק עצבי הפנים או אובדן שמיעה, דלף נוזל מוח-שדרה וסריקות MRI רגילות כדי לזהות כל הישנות. במקרים בהם נותרת שארית של גידול לאחר כריתה ניתוחית, לעיתים קרובות משלימים את הטיפול ברדיוכירורגיה סטראוטקטית.
רדיוכירורגיה סטריאוטקטית (SRS)
טיפול קרינתי בשיטת הרדיוכירורגיה הסטריאוטקטית הינה שיטת הטיפול המועדפת עבור שוואנומות וסטיבולריות קטנות עד בינוניות. שיטה זו יעילה במיוחד לגידולים בגודל שקטן מ-2 ס"מ ושאינם מפעילים לחץ משמעותי על גזע המוח. רדיוכירורגיה סטריאוטקטית הינה שיטת הקרנה בה הקרינה ממוקדת בדיוק רב למסת הגידול (בעזרת כלי תכנון מדויקים המשתמשים בסריקות הדמיה) על מנת לגרום נזק מקסימלי לגידול ולמזער את הקרינה הניתנת לרקמת מוח בריאה. הטיפול ניתן בדרך כלל במנה אחת או חמש מנות (פרקציות) וברוב המקרים אינו דורש אשפוז אלא ניתן באופן אמבולטורי.
רדיוכירורגיה איננה הליך פולשני. לשיטה זו סבירות גבוהה יותר לשמר את תפקוד עצב הפנים והשמיעה בהשוואה למיקרוכירורגיה והיא מהווה היום את הליך הבחירה בלא מעט מן המקרים, בניגוד לעבר, אז שימשה בעיקר לטיפול בגידולים שקשה לגשת אליהם בניתוח.
כחלק מתכנון הטיפול, הקומפלקס של האוזן הפנימית מזוהה ומקבל את ההגנה המקסימלית האפשרית מהקרינה. עם זאת ההקלה בסימפטומים אינה מיידית כמו בניתוח ויכולה להימשך מספר שבועות או אפילו חודשים עד להשגת אפקט מלא. מטרת הטיפול היא לעצור את התפתחות הגידול וכתוצאה את התסמינים הנגרמים מכך ולא להשיג ריפוי רדיוגרפי, כלומר הגידול קיים ומודגם ב-MRI לאחר הטיפול, רק שאינו פעיל. עם זאת, חלק מן הגידולים נוטה כן להצטמצם לאורך השנים.
היעילות והיתרונות של רדיוכירורגיה לטיפול בשוואנומה וסטיבולרית מתבטאת בשיעורי שליטה (מידת ההצלחה בטיפול בגידול) מצויינים ובשימור תפקודי הפנים והשמיעה. שיעורי השליטה לחמש שנים נעים בין 90-99%, עם שיעורים משמעותיים של שימור שמיעה ושימור תפקוד עצב הפנים. בטיפול קרינתי תיתכן הרחבה הדמייתית חולפת של הגידול המכונה "פסאודו-התקדמות" בשנתיים-שלוש הראשונות שלאחר הטיפול, אך אין בכך להעיד על כישלון הטיפול.
פרוגנוזה ואיכות חיים
שוואנומה וסטיבולרית הינה גידול שפיר, אך מיקום הגידול ליד גזע המוח גורם לכך שהוא עדיין עלול להוות סיכון רציני אם הוא אינו מטופל. בגידולים אלו הסיכון לתמותה נמוך במיוחד, אך טיפול נכון ומתאים הינו חיוני לשימור התפקוד הנוירולוגי ואיכות חייו של המטופל. הגורמים העיקריים המשפיעים על תוצאות הטיפול לאורך זמן הינם: גודל הגידול באבחון, גיל החולה ומצבו הרפואי, מידת הכריתה הכירורגית אם מתרחשת כזו, מינון הקרינה והתפתחות של נזק קבוע לעצבי הגולגולת.
עם אבחון מוקדם וטיפול מתאים, ניתן לטפל ביעילות ברוב המכריע של גידולים אלו עם פרוגנוזה טובה לטווח ארוך. עבור גידולים קטנים יחסית שעברו כריתה או רדיוכירורגיה שיעורי השליטה בגידולים ל-10 שנים עולים על 90%. בגידולים גדולים יותר המטופלים בכריתה לא מקסימלית ואחריה טיפול קרינתי יש שיעורים גבוהים יותר של התקדמות או הישנות הגידול לאורך זמן. לעיתים קרובות יידרש מעקב צמוד וטיפול נוסף בהמשך הדרך.
גם כאשר הגידול עצמו מטופל או נשלט בהצלחה, לשוואנומה וסטיבולרית עלולה להיות השפעה שלילית משמעותית על איכות החיים הקשורה להשפעתה ארוכת הטווח על תפקוד עצבי הגולגולת – אובדן שמיעה (חרשות חד או דו צדדית), הפרעה בתפקוד עצבי הפנים (חולשת שרירי הפנים או שיתוק מתרחשים בעד כ-25% מהמקרים המטופלים בניתוח), ורטיגו וחוסר שיווי משקל מפגיעה בעצב הווסטיבולרי וליקויים אחרים – בהתאם להשפעות הגידול טרם הטיפול, לאופן הטיפול ולנזקים פוטנציאליים כתוצאה מהטיפול.
אבחון מוקדם וטיפול לשימור תפקוד עצב הגולגולת הם אידיאליים, אך אפילו עם שליטה מצוינת בגידול, ההשפעות המתמשכות של אובדן שמיעה, חולשת פנים וסחרחורת דורשות לעיתים תמיכה פסיכולוגית, פיזיותרפיה והתערבויות שיקומיות אחרות כדי לעזור למטופלים להתמודד. מחקרים הראו שעשרות אחוזים מהחולים עם שוואנומה וסטיבולרית סבלו מירידה משמעותית במדדי איכות חיים הספציפיים למחלה זו.
סימוכין
- Vestibular Schwannomas, Matthew L. Carlson, et. al. N Engl J Med 2021;384:1335-1348, https://www.nejm.org/doi/full/10.1056/NEJMra2020394
- EANO guideline on the diagnosis and treatment of vestibular schwannoma, Roland Goldbrunner et. al. Neuro-Oncology, Volume 22, Issue 1, January 2020, Pages 31–45, https://doi.org/10.1093/neuonc/noz153